Ao longo dos meus anos de experiência na área da saúde, escuto a mesma pergunta repetidas vezes: “Varizes podem piorar com o tempo? O que posso fazer para evitar complicações?” Essas dúvidas são muito comuns e refletem uma preocupação genuína com a aparência, o bem-estar e a saúde das pernas. Neste artigo, quero compartilhar tudo que aprendi sobre a evolução da doença venosa, explicando cada etapa desse processo, as principais causas, os riscos atrelados e, claro, as opções mais atuais para avaliação, tratamento e prevenção.
Entendendo o que são varizes e a doença venosa crônica
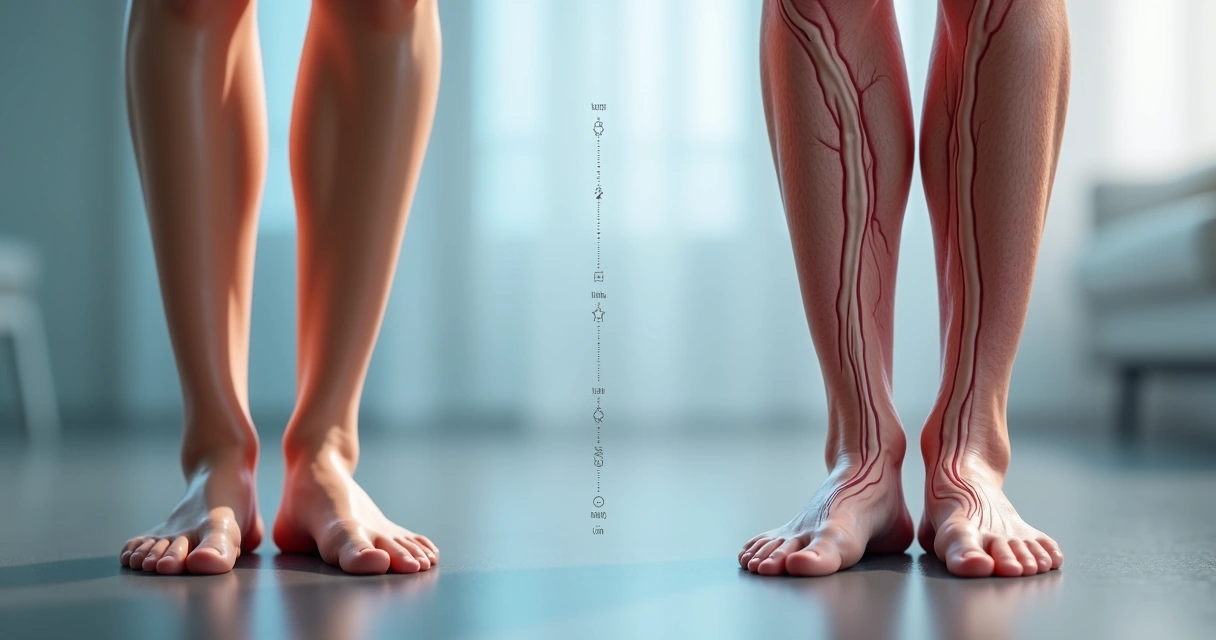
Antes de falar sobre evolução e agravamento, é fundamental explicar o que são as varizes e a doença venosa crônica. No início de minha formação médica, lia nos livros que as varizes são, basicamente, veias superficiais dilatadas, tortuosas, visíveis sob a pele. Mas na prática, percebi que há uma grande diferença entre uma veia levemente marcada, discretíssima, e aquelas veias grossas e saltadas, que podem até apresentar complicações.
As varizes são parte de um conjunto maior chamado insuficiência venosa crônica. Este termo engloba vários graus de “falha” na circulação do sangue venoso de volta ao coração. Quando as veias perdem a elasticidade ou as válvulas internas não funcionam direito, o retorno do sangue fica mais lento ou até estagnado, formando o que chamamos de estase venosa.
Varizes não são apenas uma questão estética. Elas indicam alterações no sistema circulatório.
Os problemas podem começar com simples vasos finos (telangiectasias), mas podem evoluir gradualmente até quadros graves, com risco de úlceras e trombose. Por isso, entendo que a evolução da doença venosa precisa de atenção em todas as fases, não só quando já existem sintomas fortes.
Como as varizes surgem? A origem do problema nas veias
Numa avaliação clínica rotineira, costumo notar que muitos pacientes não conseguem identificar o momento exato em que as varizes começaram. Às vezes, a família já tem histórico; em outros casos, é após uma gestação, ou o início de um trabalho em pé por longas horas. Mas, afinal, por que as veias “estragam”?
- Falha das válvulas venosas
- Perda da elasticidade da parede da veia
- Pressão venosa aumentada por longos períodos
- Fatores hormonais ou genéticos
- Hábitos de vida, como sedentarismo ou sobrepeso
Essas alterações não aparecem da noite para o dia. Em minha experiência, percebo que em geral, leva anos para que uma veia sutilmente dilatada vire uma variz grossa. O problema é que, quando não tratadas, as varizes tendem a aumentar de tamanho e quantidade com o passar do tempo.
Sintomas iniciais das varizes: como perceber que algo mudou?
Identificar o problema no início pode evitar dores de cabeça futuras. Os sintomas iniciais, muitas vezes, passam despercebidos. Mas alguns sinais sutis chamam a atenção:
- Peso ou cansaço nas pernas ao final do dia
- Sensação de inchaço, especialmente em dias quentes
- Dilatação de pequenas veias azuladas ou avermelhadas
- Coceira ou desconforto na região afetada
- Formigamentos leves
Vejo muita gente atribuindo esses sintomas ao excesso de atividades, idade ou calor. Porém, esses desconfortos já mostram que algo está mudando no sistema venoso. Quando persiste, pode ser o primeiro alerta para buscar avaliação médica.
A evolução das varizes: da fase discreta ao agravamento
Quando penso nos estágios das varizes, lembro de pacientes que passaram por diferentes fases ao longo dos anos. Cada estágio traz novos desafios e riscos:
Estágio 1: Telangiectasias e microvarizes
São aqueles vasos bem fininhos, avermelhados ou azulados. Embora gerem incômodo estético, raramente causam dor ou outros sintomas relevantes. Porém, são um sinal de alerta para tendência ao desenvolvimento de alterações venosas mais profundas.
Estágio 2: Varizes visíveis e desconforto
Nesta etapa, as veias começam a dilatar, engrossando e tornando-se mais aparentes. Os sintomas aumentam no final do dia: peso, dor e inchaço. Ao examinar, noto que nessas fases já existem pontos de refluxo venoso, o sangue volta para os pés, agravando o problema.
Estágio 3: Alterações de pele e edema persistente
Com o passar dos meses ou anos, ocorre escurecimento e endurecimento da pele ao redor dos tornozelos. Surge um inchaço que não melhora só com repouso. Pequenos machucados podem demorar para cicatrizar neste estágio.
Estágio 4: Complicações graves
Quando não há tratamento, podem surgir complicações, como:
- Dermatite ocre (pele escurecida e sensível, facilmente irritada)
- Úlceras venosas (principalmente perto do tornozelo)
- Tromboflebite (inflamação e trombos em varizes)
- Sangramento espontâneo de veias superficiais
Quando há feridas ou lesões graves, o problema já se arrasta há muito tempo sem controle.
O que notei, ao longo da prática clínica, é que simplesmente “deixar para depois” facilita a progressão da doença venosa, muitas vezes silenciosa, tornando o tratamento mais complexo.
Fatores de risco: quem tem mais chance de desenvolver varizes?
Cada paciente traz na bagagem seus próprios fatores de risco. Os mais importantes, que vejo se repetirem frequentemente, são:
- Histórico familiar forte (genética pesa muito!)
- Sexo feminino, especialmente após gestações
- Idade acima dos 35 anos
- Obesidade ou sobrepeso
- Permanência em pé ou sentado por longas horas
- Uso prolongado de hormônios (anticoncepcionais, reposição hormonal)
- Sedentarismo, com pouca movimentação do corpo
Interessante notar: a genética influencia bastante, mas os hábitos de vida aceleram o aparecimento e a gravidade das varizes. Em minha experiência, uma pessoa geneticamente predisposta que cuida da alimentação, faz exercícios e observa as pernas regularmente pode retardar o aparecimento das complicações.
Gravidez: como esse período agrava a doença venosa?
Durante a gestação, diversas mudanças favorecem o aparecimento das varizes:
- Aumento do volume sanguíneo circulante
- Compressão das veias abdominais pelo útero
- Alterações hormonais que deixam as paredes das veias mais “moles”
No consultório, costumo acompanhar mulheres grávidas que percebem inchaço e veias marcadas logo no final do dia. Em boa parte dos casos, essas alterações recuam após o parto. Mas, quando há tendência genética, as varizes podem persistir ou até piorar em futuras gestações.
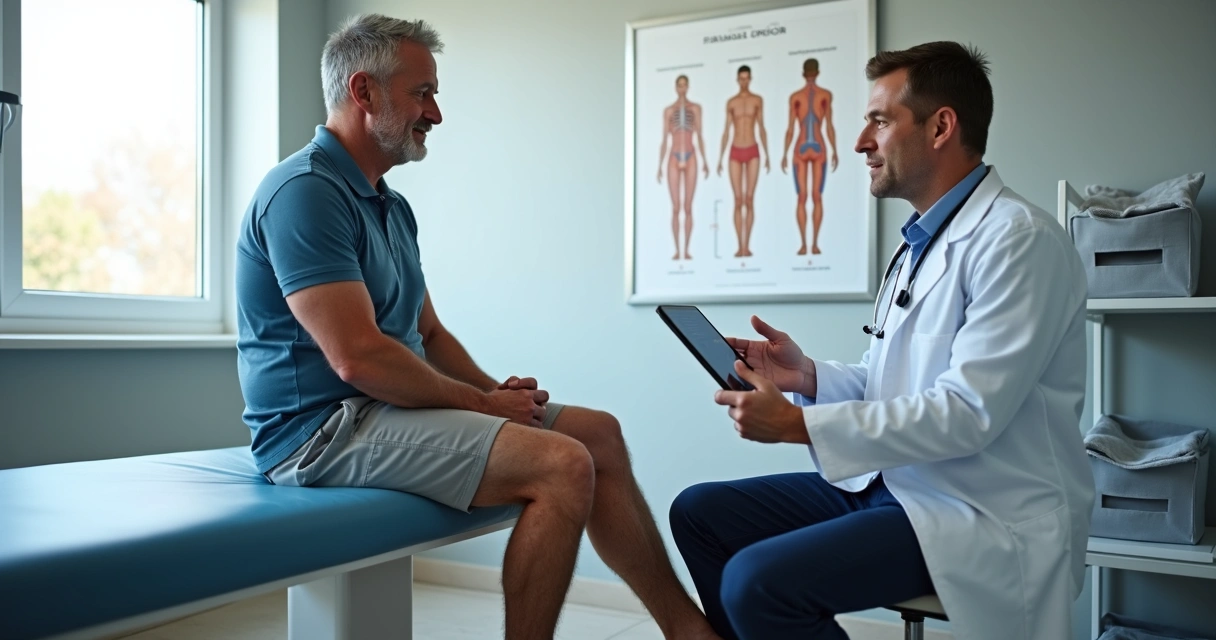
Como é feito o diagnóstico preciso das varizes?
O exame clínico – aquele olhar atento sobre pernas, pés e histórico familiar – é só o começo. O diagnóstico preciso da insuficiência venosa depende de exames de imagem especializados, sendo o eco Doppler duplex o mais confiável.
Essa ferramenta permite avaliar, em tempo real, o fluxo sanguíneo, a função das válvulas e a presença de refluxo ou trombos. Já vivi casos em que as veias pareciam discretas, mas o eco Doppler evidenciava comprometimento importante, mudando completamente a abordagem do tratamento.
- Avaliação do calibre das veias
- Detecção de refluxo venoso (quando o sangue “volta” pelo caminho errado)
- Identificação de trombos ou aderências
Esse exame é indolor, seguro, pode ser repetido quantas vezes necessário e orienta, com precisão, os melhores métodos de tratamento.
Sintomas de agravamento das varizes: quando se preocupar?
Conforme a doença venosa progride, sintomas cada vez mais evidentes aparecem:
- Dor persistente e sensação de queimação nas pernas
- Inchaço resistente ao repouso, que piora com o dia
- Cãibras, principalmente à noite
- Pele avermelhada, escurecida ou endurecida
- Aparecimento de feridas, mesmo pequenas
- Veias saltadas, grossas, com pontos duros (tromboflebite)
Em muitos relatos de pacientes, o agravamento é silencioso; a pessoa acostuma-se ao desconforto até surgir uma complicação. Qualquer sinal novo, especialmente dor súbita, ferida, calor intenso ou endurecimento da pele, é indicação para buscar uma avaliação médica especializada.
Perceba mudanças cedo: quanto antes o diagnóstico, mais simples e seguro o tratamento.
Complicações: o que pode acontecer se as varizes forem ignoradas?
Deixar as varizes progredirem pode trazer problemas bem sérios:
- Úlceras venosas: feridas crônicas de difícil cicatrização, muitas vezes dolorosas e infeccionadas
- Tromboflebite: formação de coágulos e inflamação dentro das veias superficiais
- Trombose venosa profunda: condição potencialmente grave, com risco de embolia pulmonar
- Dermatite de estase: pele irritada, escurecida e, por vezes, pruriginosa, vulnerável a infecções bacterianas
- Sangramento espontâneo: as veias dilatadas podem se romper com pequenos traumas, causando sangramentos abundantes
Já atendi casos em que a primeira queixa do paciente foi uma ferida que não cicatrizava, ou uma forte dor acompanhada de endurecimento repentino da veia. Em situações assim, o tratamento é mais difícil, geralmente exigindo internação ou procedimentos cirúrgicos.
Progressão natural das varizes: por que o quadro tende a piorar?
Em minha observação clínica, fica evidente que, quando não tratadas, as varizes costumam progredir ao longo dos anos. Isso ocorre por alguns motivos:
- Aumenta o volume de sangue represado nas veias dilatadas.
- As válvulas venosas danificadas não se regeneram sozinhas.
- O processo inflamatório vai se espalhando para outras veias e tecidos ao redor.
- Outros fatores, como envelhecimento, sedentarismo e ganho de peso, agravam ainda mais o quadro.
Ou seja, deixar as varizes sem acompanhamento só faz o problema aumentar, tornando a circulação cada vez menos eficiente.
O que pode acelerar a progressão da insuficiência venosa?
Mesmo pessoas com predisposição podem levar uma vida sem sintomas se cuidarem de seus hábitos. Entre os fatores que aceleram a progressão da doença venosa, destaco:
- Longos períodos em pé, sem movimentar as pernas
- Sedentarismo: a musculatura da panturrilha (o “coração das pernas”) precisa trabalhar para impulsionar o sangue
- Obesidade
- Tabagismo
- Falta de acompanhamento médico, principalmente para quem já possui microvarizes ou sintomas sutis
A cada consulta, percebo que pacientes que investem em pequenas mudanças no dia a dia criam uma barreira natural contra a evolução do quadro.
Gravidade das varizes: todo caso evolui para complicações?
Não necessariamente. Alguns casos, principalmente os bem precoces, podem se manter estáveis por muitos anos. Mas, quando surgem sintomas como dor e inchaço, ou existe um histórico de piora progressiva, a chance de complicações é real. O acompanhamento regular consegue interromper ou retardar bastante a evolução da insuficiência venosa.
Principais opções de tratamento para varizes e doença venosa crônica
Hoje, felizmente, a medicina oferece alternativas sofisticadas e menos invasivas que no passado. Minha missão é ajudar cada pessoa a encontrar a melhor solução para seu caso, de forma individualizada. Os tratamentos mais modernos incluem:
Laser transdérmico
Usado para pequenos vasos e telangiectasias. O laser atua aquecendo o sangue e fechando os vasinhos sem machucar a pele. É rápido, eficaz e praticamente indolor em mãos treinadas. Não deixa cicatrizes e dispensa cortes.
Escleroterapia líquida e espuma densa
Tanto para vasos pequenos quanto para varizes médias. Consiste na injeção de substâncias esclerosantes (em forma líquida ou de espuma) diretamente dentro da veia, causando sua obstrução e absorção pelo organismo. Em minha experiência, a espuma tem resultado excelente quando a veia já está mais calibrosa.
Cirurgia de varizes
Indicação para casos mais extensos, quando há risco de complicações. Atualmente, as técnicas evoluíram muito. As cirurgias podem ser minimamente invasivas, com cortes pequenos, recuperação rápida e anestesias menos agressivas. Boa parte é feita sem internação prolongada.
Endolaser de safenas
Quando as grandes safenas (as veias maiores da perna) são afetadas, o laser endovenoso é uma alternativa moderna à cirurgia clássica. O procedimento utiliza uma fibra ótica inserida na veia, fechando-a de dentro para fora. Traz segurança, menos sangramentos e um pós-operatório significativamente mais confortável.
Meias elásticas compressivas
Recomendo para uso diário em casos leves e para aliviar sintomas em quem já apresenta varizes mais desenvolvidas. Elas funcionam comprimindo as veias, ajudando o sangue a retornar ao coração com mais eficiência. O segredo está em escolher a compressão correta e usar sempre que permanecer muito tempo em pé ou sentado.
Quando buscar avaliação médica especializada?
Mais de uma vez, escutei relatos de pessoas que “conviveram em silêncio” com seus sintomas por anos, esperando que desaparecessem sozinhos. É um erro. O momento certo de procurar avaliação médica é ao notar qualquer sintoma persistente, sensação frequente de peso, dor ou inchaço, mudanças visíveis na pele ou nos vasos das pernas e, sobretudo, se houver feridas ou endurecimento.
Quanto mais cedo a avaliação, mais simples a solução e menor a chance de complicações graves.
As opções de tratamento são adaptadas caso a caso. Em algumas situações, só o uso de meias e mudança de hábitos basta. Em outras, o tratamento intervencionista oferece o melhor resultado estético e funcional.
Prevenção: pequenas atitudes valem muito ao longo do tempo
Sempre digo que, mesmo sem cura definitiva para a insuficiência venosa, a prevenção é o melhor caminho para reduzir o risco de progressão. Veja algumas práticas que recomendo:
- Praticar exercícios físicos regularmente (caminhadas, bicicleta, hidroginástica)
- Evitar longos períodos parado na mesma posição (alternar entre ficar em pé e sentado)
- Controlar o peso corporal
- Não fumar
- Usar meias compressivas quando indicado
- Elevar as pernas por alguns minutos ao dia, promovendo o retorno do sangue
- Adotar alimentação rica em fibras e pobre em sal
- Sempre que possível, realizar movimentos circulares com os pés e tornozelos, especialmente em viagens longas ou trabalho sedentário
Essas atitudes, apesar de simples, reduzem significativamente o risco de agravamento das varizes e das doenças venosas em geral. Incentivo todos os meus pacientes, mesmo os assintomáticos, a seguir essas orientações, pois benefícios aparecem com o passar dos meses e anos.
Acompanhamento contínuo: por que não abandonar o cuidado após o tratamento?
Depois de tratar as varizes, é comum surgir a sensação de “problema resolvido”. Porém, a insuficiência venosa é uma condição crônica, que pode manifestar sintomas ou novas varizes ao longo do tempo.
Por isso, sugiro sempre um acompanhamento periódico. Isso pode envolver reavaliações clínicas e, quando necessário, repetição do eco Doppler para monitorar o retorno venoso. O controle regular evita recidivas, detecta complicações precocemente e amplia a durabilidade dos resultados após tratamento.
Alguns pontos que costumo seguir nos acompanhamentos:
- Revisão dos hábitos de vida e eventuais mudanças no padrão de trabalho
- Orientações sobre viagens, atividade física e uso de meias compressivas
- Acompanhamento de outros fatores associados, como diabetes, hipertensão e doenças cardíacas
- Eventual repetição do eco Doppler, se houver sintomas novos
Cuidados no dia a dia para melhorar ou evitar agravamento das varizes
Nosso estilo de vida influencia diretamente a saúde venosa. Peço sempre atenção para detalhes simples:
- Evitar saltos muito altos ou sapatos apertados por tempo prolongado
- Não cruzar as pernas por muitas horas seguidas
- Beber bastante água durante o dia, evitando retenção de líquidos
- Massagear delicadamente as pernas ao final do dia, ajudando a circulação
- Manter consultas de rotina mesmo sem sintomas intensos
Alguns pacientes relatam grande alívio apenas mudando pequenos hábitos. Isso reforça que a constância nas medidas preventivas prolonga o resultado dos tratamentos e reduz o risco de complicações.
Varizes podem sumir sozinhas?
Recebo muitas perguntas sobre “curas milagrosas” ou remédios naturais para varizes. Preciso ser direto: varizes, uma vez formadas, não desaparecem espontaneamente. O tratamento é sempre baseado em diagnóstico médico e técnicas científicas comprovadas.
Evite confiar em promessas milagrosas de cremes ou comprimidos que prometem eliminar varizes sem avaliação médica.
O que pode acontecer, em estágios muito iniciais, é uma melhora dos sintomas com a adoção de hábitos saudáveis, mas as veias dilatadas permanecem lá, mesmo que menos aparentes.
Como a evolução das varizes pode afetar a qualidade de vida?
Lendo relatos pessoais e vivenciando atendimentos, percebo que a doença venosa interfere não só na saúde física, mas também emocional e social. Os principais impactos são:
- Dor e cansaço frequentes, limitando atividade física e lazer
- Insegurança estética, afetando autoestima
- Medo de expor as pernas em público
- Ansiedade com possíveis complicações, como feridas ou trombose
Já acompanhei pacientes que recuperaram a confiança e o bem-estar com tratamentos personalizados e mudanças simples na rotina. Por isso, insisto na importância do cuidado global: tratar o corpo e acolher as emoções também.
O papel dos exames no monitoramento da doença venosa
Mesmo após o tratamento, os exames continuam importantes para “vigiar” o sistema venoso, identificando refluxos e alterações novas. Peço exames de acompanhamento para quem já tratou safenas, tem recidivas ou nota sintomas novos.
A periodicidade dos exames varia conforme cada caso, mas a regra geral é repetir sempre que surgirem mudanças nos sintomas ou nas condições clínicas. Assim, é possível intervir sem esperar que o quadro se agrave.
Principais dúvidas sobre a evolução das varizes respondidas
- Todas as varizes precisam ser tratadas? Não. Algumas podem ser apenas acompanhadas, se pequenas e sem sintomas.
- Após o tratamento, as varizes podem voltar? Podem surgir novos vasos, principalmente se persistirem fatores de risco e hábitos inadequados.
- Usar salto alto faz mal? O uso eventual não prejudica, mas o uso contínuo pode dificultar a ação dos músculos na circulação venosa.
- Atividade física ajuda? Sim! Exercícios melhoram o retorno venoso, especialmente caminhadas e atividades aquáticas.
- O frio piora a doença? O calor costuma agravar sintomas, pois dilata as veias. No frio, os sintomas geralmente aliviam.
Considerações finais: vivendo bem com saúde venosa em dia
Quando escuto as tantas perguntas sobre se “varizes podem piorar”, lembro de quantas histórias já testemunhei de superação, recuperação e também de sofrimento desnecessário por falta de informação clara. O mais valioso aprendizado foi perceber que a evolução da doença venosa pode ser controlada com diagnóstico precoce, hábitos de vida saudáveis, acompanhamento e, quando indicado, tratamento especializado.
 Não negligencie sintomas simples, observe suas pernas com atenção e, diante de qualquer dúvida, busque avaliação. Acompanhamento contínuo, mesmo após tratar as varizes, é o segredo para evitar complicações e garantir qualidade de vida. Você pode cuidar da saúde venosa em todas as fases da vida!
Não negligencie sintomas simples, observe suas pernas com atenção e, diante de qualquer dúvida, busque avaliação. Acompanhamento contínuo, mesmo após tratar as varizes, é o segredo para evitar complicações e garantir qualidade de vida. Você pode cuidar da saúde venosa em todas as fases da vida!