Quando penso em saúde vascular, muitos nomes vêm à cabeça: varizes, vasinhos, telangiectasias. Ouço pessoas com dúvidas semelhantes todos os dias. Afinal, onde acaba um e começa o outro? Como saber se chegou a hora de tratar? Neste artigo, quero trazer respostas claras, baseadas na minha vivência clínica, para você compreender o que diferencia as telangiectasias das varizes, por que surgem, quais sintomas observamos e, mais importante, quando buscar ajuda.
O que são telangiectasias?
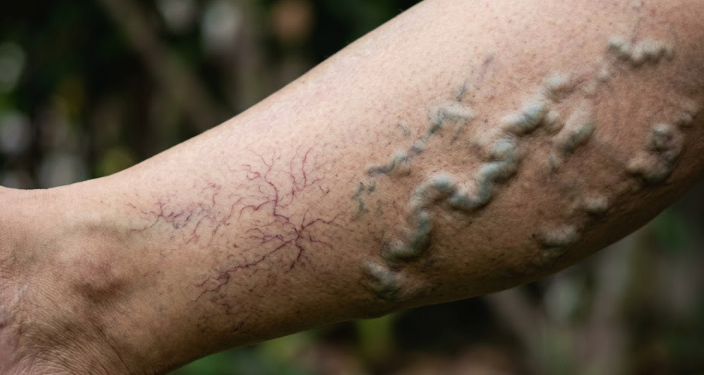
As telangiectasias, conhecidas popularmente como “vasinhos”, são dilatações de pequenos vasos sanguíneos localizados na camada mais superficial da pele. Possuem calibre fino, geralmente de até 1 mm de diâmetro, e são facilmente reconhecíveis a olho nu. Costumam apresentar coloração avermelhada, arroxeada ou azulada, formando pequenos traços, linhas sinuosas ou ramificações que se assemelham a uma teia de aranha. Por isso, o termo “aranhas vasculares” também é utilizado.
Vasinhos não são só uma questão estética, eles indicam alterações na circulação.
Na maioria das vezes, surgem nas pernas, coxas e tornozelos. Porém, também podem aparecer em outras regiões do corpo, como rosto e tronco. É interessante notar que na face, além das pernas, as telangiectasias também aparecem com frequência, principalmente em pessoas predispostas ou após exposição prolongada ao sol.
Segundo a minha experiência, muitas pessoas procuram o consultório incomodadas com o aspecto visual dos vasinhos, mesmo que não causem dor. Por outro lado, há quem sinta leve ardor, coceira ou sensação de queimação, principalmente quando permanecem em pé por muito tempo.
Características visuais das telangiectasias
- Aspecto de linhas finas, avermelhadas, arroxeadas ou azuladas
- Distribuição isolada ou em pequenos agrupamentos
- Calibre geralmente inferior a 1 mm
- Disposição superficial, facilmente visível
- Ausência de relevo ou abaulamento local
Causas mais comuns dos vasinhos
Quando se investiga a causa do aparecimento das telangiectasias, percebo que não existe um único motivo. Na prática, elas são resultado de uma combinação de fatores, em especial predisposição genética, influência hormonal – como ocorre em mulheres que usam anticoncepcionais ou durante a gestação – e fatores ambientais.
- Herança genética (histórico familiar de vasinhos ou varizes)
- Alterações hormonais (anticoncepcionais, reposição hormonal, gravidez)
- Exposição solar intensa e repetida (no caso do rosto)
- Traumas cutâneos ou cirurgias locais
- Sedentarismo e permanência prolongada em pé ou sentado
- Obesidade e ganho de peso
- Uso de roupas muito apertadas, dificultando o retorno venoso
Em resumo, as telangiectasias não costumam representar um perigo imediato à saúde, mas sinalizam alterações na microcirculação e podem impactar bastante a autoestima.
O que são varizes?
Varizes são veias dilatadas, tortuosas e visíveis, localizadas mais profundamente do que os vasinhos, mas próximas o suficiente à superfície para ficarem evidentes. Diferenciam-se pelo calibre: apresentam diâmetro superior a 3 mm e costumam formar cordões azulados, salientes e, muitas vezes, dolorosos.
As varizes indicam falha nas válvulas das veias responsáveis por conduzir o sangue de volta ao coração, gerando acúmulo de sangue nas pernas e insuficiência venosa. O mais comum é que surjam nos membros inferiores, principalmente em mulheres adultas, mas também podem acometer homens e pessoas mais jovens, dependendo da predisposição e do estilo de vida.
Veias varicosas vão além do incômodo estético: podem causar dor, inchaço e até complicações clínicas.
Os principais sintomas são sensação de peso, cansaço, dor, inchaço ao final do dia, câimbras, além do desconforto estético. Em situações mais avançadas, podem originar manchas, eczema, feridas e, em casos raros, trombose.
Como identificar clinicamente as varizes?
- Veias azuladas, grossas e dilatadas, de calibres variando entre 3 mm a mais de 1 cm
- Relevo visível ou palpável na pele, formando cordões ou “serpentinas”
- Tendência a piorar ao longo do dia ou após períodos em pé
- Pode haver dor, peso, sensação de queimação ou coceira
- Em alguns casos, podem ulcerar (feridas varicosas)
Principais causas das varizes
Com o passar dos anos, percebo que a origem das varizes é quase sempre multifatorial. Entre os motivos mais frequentes, destaco:
- Predisposição hereditária (maior risco se ambos os pais têm varizes)
- Idade (o envelhecimento enfraquece a parede venosa)
- Alterações hormonais (predominância do sexo feminino, gravidez, menopausa)
- Obesidade
- Sedentarismo ou longa permanência em pé/sentado
- Trauma, cirurgias prévias ou trombose venosa profunda
- Tabagismo
As varizes são doenças do sistema venoso superficial das pernas e indicam uma falha de funcionamento das veias, diferente das telangiectasias, que acometem os vasos menores e superficiais.
Telangiectasias e varizes: diferenças visuais e clínicas
Logo percebe-se que, embora estejam relacionadas à saúde vascular e frequentemente ocorram juntas ou na mesma pessoa, vasinhos e varizes apresentam diferenças claras tanto no aspecto visual quanto nas consequências clínicas. Gosto de explicar para meus pacientes que os vasinhos avisam sobre mudanças na circulação, enquanto as varizes já indicam doença instalada nas veias.
Principais diferenças
- Calibre e localização: Vasinhos são muito finos (até 1 mm), na camada superficial da pele. Varizes têm mais de 3 mm, aparecem como veias grossas, salientes e tortuosas.
- Aspecto: Telangiectasias se parecem com tracinhos, linhas ou redes finas. Varizes formam cordões, “vermes”, serpenteiam sob a pele.
- Sintomas: Geralmente os vasinhos não doem; incomodam pela aparência. Varizes podem causar dor, peso, edema, câimbras e queimação.
- Complicações: Vasinhos, quase nunca. Varizes, se não tratadas, podem evoluir para manchas, inflamação, feridas (úlceras venosas) e trombose.
- Tratamento: Cada quadro exige abordagem específica, que detalharei adiante.
Diferenciação clínica na prática médica
No consultório, já atendi pessoas que chegavam com queixa dos vasinhos, mas na verdade apresentavam varizes de pequeno calibre. Ou, o contrário, acreditavam ter só o problema estético e ignoravam sintomas como inchaço ou dor, perdendo o momento certo de tratar.
Por isso, olhar treinado distingue nuances sutis na apresentação das doenças venosas, mas exames detalhados complementam sempre a avaliação.
Fatores de risco: quem tem mais chance de ter vasinhos e varizes?
Quando converso com pacientes, quase sempre eles querem saber se “vão ter” varizes porque a mãe ou avó tiveram. Pergunta justa. Não existe determinismo absoluto, mas sim chance aumentada.
Genética
Este é o fator mais importante, na minha observação. A herança familiar aumenta bastante a probabilidade tanto de desenvolver telangiectasias quanto varizes. Se ambos pais têm, a chance é maior. Mas vale lembrar que fatores ambientais também pesam.
Hormônios
- Gestação: o aumento de hormônios e do volume sanguíneo favorece dilatação das veias.
- Anticoncepcionais e reposição hormonal: alteram o tônus vascular
- Menopausa
Hábitos e estilo de vida
- Sedentarismo
- Obesidade e ganho de peso
- Passar longos períodos em pé ou sentado
- Uso de salto alto frequentemente
- Tabagismo
- Uso de roupas que compressam a região abdominal ou coxas
- Exposição excessiva ao sol (principalmente para vasos na face)
Idade
Quanto mais o tempo passa, maior o risco, pois as paredes das veias vão perdendo elasticidade. Por isso, costumo dizer: cuidar da circulação é investimento desde cedo.
Sintomas que alertam: quando procurar avaliação médica?
Nem sempre o incômodo é só estético. Algumas manifestações indicam que algo não vai bem com a circulação e que é momento de buscar o especialista. Compartilho aqui sinais que, ao aparecerem, merecem investigação:
- Dor persistente nas pernas, principalmente ao final do dia
- Sensação de peso, cansaço ou queimação, principalmente após ficar em pé ou sentado muito tempo
- Inchaço ao redor dos tornozelos ou pés
- Coceira, ardor ou desconforto na região afetada
- Escurecimento ou manchas acastanhadas na pele das pernas
- Emergência de pequenas feridas ou úlceras
- Sangramento espontâneo de vasinhos (raro, mas assustador ao acontecer!)
- Incômodo estético que afeta a autoestima e qualidade de vida
Em minha rotina, é comum escutar frases como: “No começo era só aparência dos vasinhos, depois veio a dor” ou “Só maquio a perna para não ver as veias saltadas”. Não ignore sinais. Quanto mais cedo a avaliação, maiores as chances de controlar sintomas e prevenir complicações.
Diagnóstico: quais exames realmente importam?
O primeiro passo é uma boa conversa e exame clínico detalhado. Sempre escuto o relato da pessoa, avalio os sintomas, verifico sinais físicos e queixas estéticas. Porém, para um diagnóstico confiável, alguns exames complementares fazem diferença.
Ultrassom doppler venoso
Na minha vivência, este exame é o “padrão ouro” para avaliação de veias nas pernas. Não é invasivo, usa ondas sonoras para formar imagens, não dói e permite verificar:
- Fluxo sanguíneo nas veias
- Existência de refluxo (falha das válvulas)
- Localização exata e extensão das varizes
- Vasos comunicantes entre as camadas profundas e superficiais
O doppler diferencia veias normais de veias insuficientes, facilitando decisões sobre necessidade e tipo de tratamento.
Outros exames, quando solicitar?
Mais raramente, peço exames como flebografia (radiografia com contraste), quando há dúvida diagnóstica ou planejamento cirúrgico específico. Exames laboratoriais ajudam na avaliação de risco cirúrgico, mas não são usados para diagnosticar varizes ou telangiectasias.
Quando tratar telangiectasias e varizes?
A decisão sobre o momento certo para iniciar um tratamento depende do tipo de alteração, dos sintomas e do desejo individual. Na minha observação:
- Telangiectasias, na maioria dos casos, são tratadas quando trazem incômodo estético, sem relação direta com sintomas importantes
- Varizes merecem tratamento se causam sintomas (dor, inchaço, feridas), apresentam risco de complicação, ou incomodam visualmente
- Sempre busco avaliar caso a caso; ninguém é obrigado a tratar vasinhos se não houver incômodo, mas, para varizes sintomáticas, oriento abordagem ativa
Como decido junto com o paciente?
- Qual o grau de incômodo estético ou físico?
- Há limitações na rotina ou queda na autoestima?
- Existem sinais de complicações (manchas, feridas, trombose)?
- O exame confirma insuficiência venosa?
- O paciente deseja realizar tratamento?
Costumo resumir: os vasinhos não causam complicações sérias, mas atrapalham esteticamente; já as varizes podem evoluir para quadros graves e merecem atenção redobrada.
Tratamentos: opções para cada tipo de lesão
Com a tecnologia atual, existem tratamentos modernos, eficazes e cada vez menos invasivos tanto para telangiectasias quanto para varizes. Em todos, a escolha depende do tipo, tamanho das veias, localização, sintomas e preferência da pessoa.
Tratamento das telangiectasias
Para os vasinhos, as principais técnicas são:
- Escleroterapia química (tradicional): Aplicação de solução esclerosante diretamente nos vasinhos, através de microagulha. Essa substância irrita o endotélio do vaso, levando ao fechamento e ao desaparecimento progressivo.
- Escleroterapia com espuma: Técnica que usa uma espuma de substância esclerosante injetada sob acompanhamento, ideal para vasos um pouco maiores ou de difícil acesso.
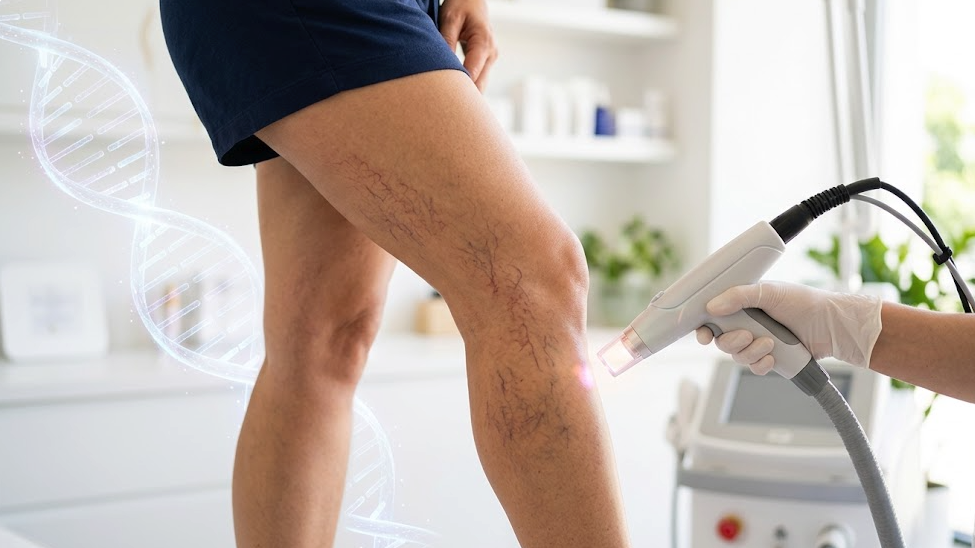
- Laser transdérmico: Tecnologia que usa feixes de luz seletivos para destruir os vasos superficialmente, sem necessidade de agulhas. Indicado para vasos muito finos ou dispersos, e para áreas delicadas como rosto.
Muitas vezes, associo terapias, alternando sessões de escleroterapia e laser para melhores resultados.
Vantagens da escleroterapia e do laser
- Pouco invasivos
- Permitido retorno rápido às atividades
- Mínima necessidade de repouso
- Resultados estéticos progressivos
- Baixo risco de complicações
Quando não tratar vasinhos?
Evito tratar quando há infecção ativa na pele, gravidez, alergia a componentes ou doenças sistêmicas graves descompensadas. Sempre converso sobre limites, riscos e expectativas do tratamento.
Tratamento das varizes
O tratamento das varizes é mais variado, pois depende do calibre, localização e sintomas. Costumo dividir em:
- Escleroterapia com espuma densa: Indicação para varizes de pequeno a médio calibre, fornece bons resultados sem necessidade de cirurgia. Realizo guiado por ultrassom, aumentando precisão e segurança.
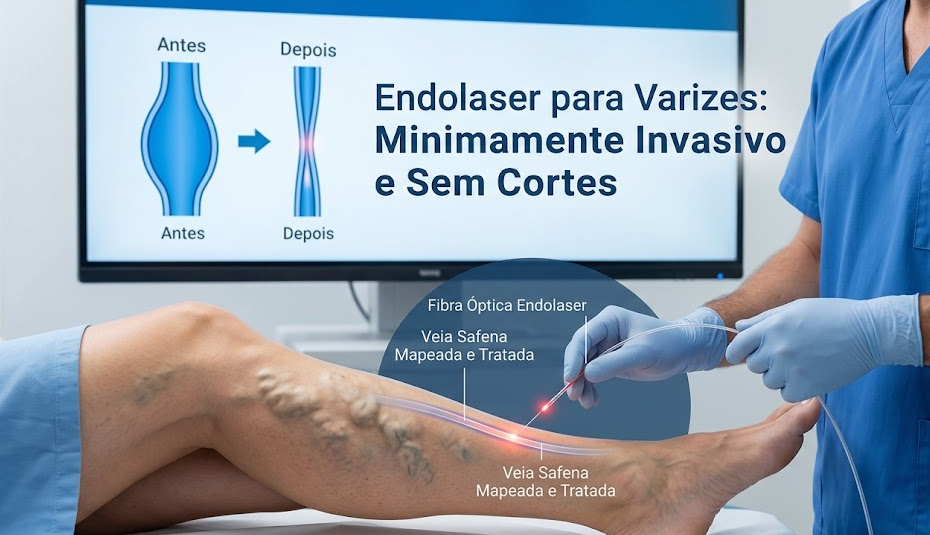
- Termoablação/endolaser das veias safenas: Para veias de maior calibre ou insuficiência das safenas, uso a fibra ótica para cauterizar o vaso por dentro, sem cortes extensos e com curto tempo de recuperação.
- Microcirurgia de varizes: Indicação para remoção de veias superficiais com microincisões. Indolor, deixa cicatrizes mínimas e permite resultados imediatos em muitos casos.
Outros recursos
- Uso de meias elásticas (orientadas corretamente, ajudam a aliviar sintomas, mas não eliminam varizes)
- Medicamentos venotônicos (aliviam desconforto, não curam varizes)
- Cuidados com hábitos de vida e peso corporal
Importante destacar: não existe cura definitiva, mas controle, pois novos vasos podem surgir ao longo dos anos. Por isso, mantenho acompanhamento regular no pós-tratamento e sempre reforço medidas preventivas.
Recuperação e cuidados após o tratamento
Quase todos os procedimentos atuais permitem retorno rápido à rotina. Mesmo assim, alguns cuidados mínimos fazem muita diferença no resultado. Sempre oriento meus pacientes sobre:
- Evitar exposição solar direta sobre a área tratada por, pelo menos, um mês (para não manchar a pele)
- Hidratar e cuidar da pele
- Usar meias elásticas conforme indicação
- Evitar exercícios físicos intensos por 3 a 5 dias
- Retornar para as revisões programadas
- Observar sinais de inflamação inesperada, dor persistente ou alteração de cor da pele (e retornar imediatamente à avaliação, se necessário)
Prevenção: como evitar vasinhos e varizes?
Minha experiência mostra: não podemos escapar totalmente da ação da genética, mas é possível reduzir bastante o risco de agravamento adotando medidas simples no dia a dia.
- Evitar ficar longos períodos em pé ou sentado; alternar movimentos, caminhar sempre que possível
- Praticar atividade física regular (caminhada, bicicleta, natação, musculação, sempre com orientação)
- Manter o peso adequado
- Evitar uso excessivo de salto alto e roupas compressivas
- Adotar alimentação equilibrada, rica em fibras, vegetais e pouca gordura saturada
- Hidratar-se bem
- Elevar as pernas ao final do dia durante alguns minutos
- Usar meias elásticas preventivamente, se houver recomendação personalizada
- Evitar exposição exagerada ao sol, principalmente no rosto e pernas
- Não fumar
- Controlar doenças associadas, como hipertensão e diabetes
Prevenir é mais simples do que tratar complicações.
Cuidados com a saúde vascular a longo prazo
Após tratar vasinhos ou varizes, gosto de lembrar que manutenção é essencial para evitar recidivas e proteger a circulação. Isso engloba:
- Manter acompanhamento periódico com profissional qualificado
- Reforçar hábitos saudáveis no dia a dia
- Observar sinais ou sintomas novos, relatar imediatamente
- Evitar automedicação e tratamentos “milagrosos” sem comprovação
- Valorizar saúde mental: autoestima elevada contribui para adesão terapêutica
Impacto emocional e qualidade de vida
Vejo que, muitas vezes, pacientes relatam vergonha de usar roupas curtas, nadar ou mesmo participar de eventos sociais. Outros se incomodam com a dor e o cansaço das pernas, perdendo oportunidades de lazer ou trabalho.
Não subestime o peso emocional das mudanças estéticas e físicas causadas por telangiectasias e varizes. O tratamento, além de função clínica, recupera confiança e melhora a relação do indivíduo com seu corpo.
Modernidade no diagnóstico e no tratamento
Graças ao avanço das técnicas, atendimentos têm se tornado mais humanizados e personalizados. O paciente participa das decisões, entende o processo e percebe os benefícios na sua rotina.
- Procedimentos cada vez menos invasivos
- Recuperação acelerada
- Resultados naturais
- Opções combinadas para melhores efeitos (escleroterapia + laser, por exemplo)
O uso de tecnologias como ultrassom doppler, fibras ópticas e lasers específicos trouxe precisão e segurança, permitindo tratar vasos que antes exigiriam cirurgia convencional. Hoje, quase não há internação, cortes extensos e afastamentos prolongados.
Resumindo: o que leva em conta na hora de propor o tratamento ideal?
- Tipo e extensão das lesões (vasinhos, varizes, ou ambos)
- Sintomas clínicos presentes
- Desejo e expectativas do paciente
- Exames complementares (principalmente doppler)
- Contraindicações ou recomendações específicas
- Histórico prévio de tratamentos
- Potencial benefício estético e funcional
O melhor tratamento é aquele pensado individualmente.
Exemplos de casos do dia a dia
Para ilustrar, compartilho casos que costumam aparecer frequentemente:
- Mulher jovem, saudável, incômoda com vasinhos nas coxas: normalmente, indico escleroterapia associada ao laser, sem necessidade de cirurgia.
- Homem de meia-idade, com veias grossas e cansaço frequente nas pernas: após doppler, opto por ablação da safena e microcirurgia. Explico sobre a importância da prevenção secundária.
- Gestante com aparecimento de vasinhos: oriento aguardar o parto para abordagem estética e recomendo meias, controle de peso, exercícios leves e acompanhamento próximo.
Quando a auto-observação faz diferença
Pessoas que conhecem o próprio corpo tendem a perceber rapidamente alterações, buscar ajuda e evitar agravos. Observar cor, formato, presença de dor, inchaço ou manchas facilita o diagnóstico precoce e o sucesso do tratamento.
Quando a atenção não pode esperar
Alguns sinais exigem avaliação médica urgente. São eles:
- Inchaço súbito, intenso, acompanhado ou não de dor
- Calor, vermelhidão acentuada e sensação de endurecimento do trajeto venoso
- Feridas ou úlceras que não cicatrizam
- Sangramento espontâneo importante
- Mudança abrupta de cor da pele da perna
Nestes quadros, pode existir trombose, infecção ou complicação grave. O atendimento imediato é fundamental.
Conclusão: informação para agir
Compreender o que são vasinhos e varizes permite decisões mais seguras sobre quando tratar, como prevenir e o que esperar de cada abordagem. Quem busca qualidade de vida precisa assumir papel ativo: observar sinais, adotar hábitos saudáveis e buscar avaliação ao menor desconforto.
Como profissional dedicado à saúde vascular, vejo diariamente que a informação é um dos maiores aliados da prevenção e do sucesso terapêutico.
Cuidar das veias é valorizar a própria história e investir no futuro.
Se restar dúvidas, busque sempre uma avaliação individualizada. Cada corpo possui sua própria trajetória! Ao se informar, você já deu o primeiro passo.